| Il Lichen Planus Orale
Aspetti di interesse per l'odontoiatria
di S. Gandulfo e M. Pentenero
 Il Lichen Planus è una malattia infiammatoria
a decorso cronico caratterizzata clinicamente
da lesioni elementari di aspetto
papulare. La malattia può manifestarsi
esclusivamente a livello della mucosa orale,
ma in taluni casi può essere associata a
lesioni cutanee [15%] o in altri distretti mucosi
[25%]. Si tratta di una patologia abbastanza
frequente, anche dati relativi allarea
della città di Torino mostrano una prevalenza
dell1.46%. È una patologia tipica delladulto,
ma interessa soprattutto letà
avanzata e prevale nel sesso femminile.
Tipicamente si presenta con lesioni reticolari
[strie di Wickam] di colore bianco, non
asportabili con una manovra di raschiamento,
a carico delle mucose geniene
[presenti nel 90% dei casi], sul dorso e margini
latero-ventrali della lingua e sulla gengiva
aderente, mentre sono rare le localizzazioni
a livello del palato e sul vermiglio
labiale. Tali lesioni sono generalmente bilaterali,
anche se non perfettamente simmetriche.
Il reticolo è il risultato della confluenza
di numerose papule bianche che
rappresentano la lesione elementare tipica
del lichen planus; anche sulla cute la lesione
elementare è la papula, che assume
però un colorito violaceo. Il Lichen Planus è una malattia infiammatoria
a decorso cronico caratterizzata clinicamente
da lesioni elementari di aspetto
papulare. La malattia può manifestarsi
esclusivamente a livello della mucosa orale,
ma in taluni casi può essere associata a
lesioni cutanee [15%] o in altri distretti mucosi
[25%]. Si tratta di una patologia abbastanza
frequente, anche dati relativi allarea
della città di Torino mostrano una prevalenza
dell1.46%. È una patologia tipica delladulto,
ma interessa soprattutto letà
avanzata e prevale nel sesso femminile.
Tipicamente si presenta con lesioni reticolari
[strie di Wickam] di colore bianco, non
asportabili con una manovra di raschiamento,
a carico delle mucose geniene
[presenti nel 90% dei casi], sul dorso e margini
latero-ventrali della lingua e sulla gengiva
aderente, mentre sono rare le localizzazioni
a livello del palato e sul vermiglio
labiale. Tali lesioni sono generalmente bilaterali,
anche se non perfettamente simmetriche.
Il reticolo è il risultato della confluenza
di numerose papule bianche che
rappresentano la lesione elementare tipica
del lichen planus; anche sulla cute la lesione
elementare è la papula, che assume
però un colorito violaceo.
Il lichen planus orale [OLP] può assumere
diversi aspetti clinici: bianchi, rossi o misti.
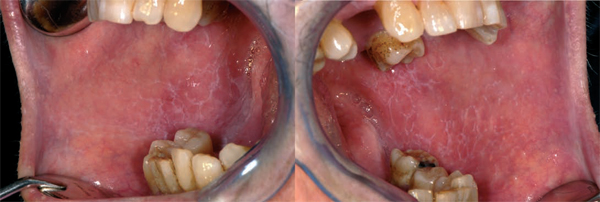
I lichen bianchi, caratterizzati da una sintomatologia
nulla o scarsa, sono il lichen
papulare, il lichen reticolare ed il lichen a
placca, che si presenta quando le papule e
le strie confluiscono tra loro formando delle
placche bianche [Figura 2]. I lichen rossi
presentano invece una sintomatologia di
modesto bruciore-dolore in caso di lichen
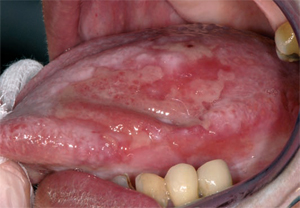
 atrofico [macchie rosse multifocali e ben
delimitate], che può diventare intensa in
presenza di un lichen erosivo [Figura 1]. Il
lichen erosivo ha insorgenza acuta o subacuta e compare non necessariamente in un
paziente già affetto da un lichen bianco. È
piuttosto raro che la malattia si presenti in
una sola delle forme descritte. Solitamente,
infatti, le varianti mucose del Lichen
Planus coesistono, realizzando quadri clinici
molto eterogenei. La malattia è un disordine
immunitario mediato dai linfociti
T e normalmente non è possibile identificare
un agente eziologico. atrofico [macchie rosse multifocali e ben
delimitate], che può diventare intensa in
presenza di un lichen erosivo [Figura 1]. Il
lichen erosivo ha insorgenza acuta o subacuta e compare non necessariamente in un
paziente già affetto da un lichen bianco. È
piuttosto raro che la malattia si presenti in
una sola delle forme descritte. Solitamente,
infatti, le varianti mucose del Lichen
Planus coesistono, realizzando quadri clinici
molto eterogenei. La malattia è un disordine
immunitario mediato dai linfociti
T e normalmente non è possibile identificare
un agente eziologico.
Sono state descritte lesioni lichenoidi causate
da reazioni a farmaci [più frequentemente
FANS o anti-ipertensivi, soprattutto
beta-bloccanti] o a materiali dentari. Sono
però presenti alcuni caratteri distintivi
tra le lesioni lichenoidi e lOLP; essenzialmente
da un punto di vista clinico le lesioni
lichenoidi sono in genere monolaterali,
mentre, come già accennato, le lesioni da
OLP sono tipicamente bilaterali. Non sono
invece state riscontrate correlazioni tra
abitudini voluttuarie [quali fumo o alcool]
e lichen planus orale, mentre non è possibile
escludere che vi sia una predisposizione
genetica a sviluppare la malattia. È
stata ipotizzata una associazione tra OLP e
alcune patologie croniche, come diabete e ipertensione arteriosa, tuttavia tale correlazione
appare oggi del tutto casuale e
compatibile con letà media elevata dei pazienti.
Per contro una correlazione statisticamente
significativa è stata riscontrata solo
con le epatopatie correlate al virus dellepatite
C [HCV]: circa il 20% dei pazienti
con OLP sono affetti da malattia epatica
cronica [epatite cronica attiva, cirrosi epatica]
causata da virus dellepatite C [HCV]
e spesso il paziente è asintomatico e non
conosce la sua infezione virale. In questi
casi le lesioni orali da OLP possono rappresentare
il primo segno della malattia
epatica.
È importante sottolineare come il lichen
planus orale sia una condizione precancerosa,
pertanto i portatori della malattia
hanno un aumentato rischio di trasformazione
maligna a livello della mucosa orale
con una frequenza di trasformazione che
nella nostra esperienza è dell1.5% e sale al
3% nei pazienti con epatopatia correlata al
virus dellepatite C.
In particolare sono da considerarsi lesioni a rischio di trasformazione maligna le lesioni
a placca, fisse e ispessite soprattutto
sulla lingua e le erosioni ed ulcere non responsive
alla terapia.
La diagnosi di lichen deve basarsi sulla valutazione
del quadro clinico secondo
quanto precedentemente descritto, sulla
storia clinica che è caratterizzata da un decorso
subacuto o cronico ad andamento ciclico,
con periodi di acuzie delle lesioni
mucose alternato a periodi di remissione,
anche spontanea, sullanamnesi farmacologica
e sullistopatologia che è caratterizzata
da un quadro morfologico caratteristico.
Pertanto è necessario inviare i pazienti
con sospetto lichen planus orale allattenzione
di uno specialista di Medicina
Orale che sia in grado di effettuare una biopsia
secondo i protocolli validati dalla letteratura.
Fatta la diagnosi di lichen è compito dellOdontoiatra
curante eliminare i possibili
agenti irritanti per la mucosa orale quali
il consumo di alcool e tabacco, denti fratturati,
protesi incongrue, igiene orale scadente.
Per contro la terapia dellOLP, la cui
gestione spetta allo specialista, è di tipo
sintomatico, dal momento che non sono
ad oggi disponibili cure risolutive per tale
patologia. Andranno quindi sottoposti a terapia
solo quei pazienti che presentino
unimportante sintomatologia algica, situazione
che generalmente corrisponde ai
quadri clinici atrofici ed erosivi. In particolare
in presenza di lesioni gengivali o iuxta-
gengivali un corretto spazzolamento
delle superfici dentarie risulta complicato
dal dolore e dal sanguinamento.
Questo esita in un accumulo di placca batterica
che può influenzare negativamente il corso della malattia. La terapia si basa
sullutilizzo di corticosteroidi topici e sistemici.
La via di somministrazione topica
è da considerarsi la terapia di prima scelta
nellOLP: nella nostra esperienza lutilizzo
del clobetasolo propionato 0.05% veicolato
in gel bioadesivo di idrossietilcellulosa al
4% permette di ottenere ottimi risultati. Si
noti che luso di corticosteroidi topici non
è gravato dagli importanti e ben noti effetti
collaterali che possono associarsi al loro
uso sistemico.
La somministrazione del corticosteroide
deve per altro essere associata a clorexidina
e miconazolo, anchessi utilizzati per via
topica, al fine di evitare la possibile sovrapposizione
di infezioni micotiche da
candida favorite dallazione del corticosteroide
stesso.
La terapia sistemica con prednisone può
essere attuata dallo specialista solo in determinate
circostanze quale terapia di induzione,
essenzialmente in caso di lesioni
ampiamente diffuse a livello della mucosa
orale. In casi non responsivi alla terapia
cortisonica è stato proposto lutilizzo di altri
agenti immunomodulatori quali ad
esempio la ciclosporina o il tacrolimus.
| RUOLO DELLODONTOIATRA NELLA DIAGNOSI E NELLA GESTIONE DI PAZIENTI AFFETTI DA OLP |
- Intercettazione della malattia
- Invio al centro di riferimento
- Aiuto al paziente nel far seguire la terapia
- Eliminazione degli irritanti
- Aiuto nel follow-up del paziente dialogando con lo specialista
- Nuovo invio al centro di riferimento in caso di sospetta trasformazione maligna o esacerbazione della malattia
|

CONTATTI
Prof. Sergio Gandolfo e Dr. Monica Pentenero
Struttura Complessa a Direzione Universitaria
di Odontostomatologia
Azienda Sanitaria Ospedaliero Universitaria
San Luigi Gonzaga
Regione Gonzole, 10 10143 Orbassano [TO]
Tel. 011-9026447
E-mail:
sergio.gandolfo@unito.it
monica.pentenero@unito.it
|
![]()



 Il Lichen Planus è una malattia infiammatoria
a decorso cronico caratterizzata clinicamente
da lesioni elementari di aspetto
papulare. La malattia può manifestarsi
esclusivamente a livello della mucosa orale,
ma in taluni casi può essere associata a
lesioni cutanee [15%] o in altri distretti mucosi
[25%]. Si tratta di una patologia abbastanza
frequente, anche dati relativi allarea
della città di Torino mostrano una prevalenza
dell1.46%. È una patologia tipica delladulto,
ma interessa soprattutto letà
avanzata e prevale nel sesso femminile.
Tipicamente si presenta con lesioni reticolari
[strie di Wickam] di colore bianco, non
asportabili con una manovra di raschiamento,
a carico delle mucose geniene
[presenti nel 90% dei casi], sul dorso e margini
latero-ventrali della lingua e sulla gengiva
aderente, mentre sono rare le localizzazioni
a livello del palato e sul vermiglio
labiale. Tali lesioni sono generalmente bilaterali,
anche se non perfettamente simmetriche.
Il reticolo è il risultato della confluenza
di numerose papule bianche che
rappresentano la lesione elementare tipica
del lichen planus; anche sulla cute la lesione
elementare è la papula, che assume
però un colorito violaceo.
Il Lichen Planus è una malattia infiammatoria
a decorso cronico caratterizzata clinicamente
da lesioni elementari di aspetto
papulare. La malattia può manifestarsi
esclusivamente a livello della mucosa orale,
ma in taluni casi può essere associata a
lesioni cutanee [15%] o in altri distretti mucosi
[25%]. Si tratta di una patologia abbastanza
frequente, anche dati relativi allarea
della città di Torino mostrano una prevalenza
dell1.46%. È una patologia tipica delladulto,
ma interessa soprattutto letà
avanzata e prevale nel sesso femminile.
Tipicamente si presenta con lesioni reticolari
[strie di Wickam] di colore bianco, non
asportabili con una manovra di raschiamento,
a carico delle mucose geniene
[presenti nel 90% dei casi], sul dorso e margini
latero-ventrali della lingua e sulla gengiva
aderente, mentre sono rare le localizzazioni
a livello del palato e sul vermiglio
labiale. Tali lesioni sono generalmente bilaterali,
anche se non perfettamente simmetriche.
Il reticolo è il risultato della confluenza
di numerose papule bianche che
rappresentano la lesione elementare tipica
del lichen planus; anche sulla cute la lesione
elementare è la papula, che assume
però un colorito violaceo. atrofico [macchie rosse multifocali e ben
delimitate], che può diventare intensa in
presenza di un lichen erosivo [Figura 1]. Il
lichen erosivo ha insorgenza acuta o subacuta e compare non necessariamente in un
paziente già affetto da un lichen bianco. È
piuttosto raro che la malattia si presenti in
una sola delle forme descritte. Solitamente,
infatti, le varianti mucose del Lichen
Planus coesistono, realizzando quadri clinici
molto eterogenei. La malattia è un disordine
immunitario mediato dai linfociti
T e normalmente non è possibile identificare
un agente eziologico.
atrofico [macchie rosse multifocali e ben
delimitate], che può diventare intensa in
presenza di un lichen erosivo [Figura 1]. Il
lichen erosivo ha insorgenza acuta o subacuta e compare non necessariamente in un
paziente già affetto da un lichen bianco. È
piuttosto raro che la malattia si presenti in
una sola delle forme descritte. Solitamente,
infatti, le varianti mucose del Lichen
Planus coesistono, realizzando quadri clinici
molto eterogenei. La malattia è un disordine
immunitario mediato dai linfociti
T e normalmente non è possibile identificare
un agente eziologico.