| Il
cancro della mammela
di Eugenio Raimondo
direttore@mtmweb.it
Ogni
anno in Italia uccide undici mila donne
  Tra
i tumori maligni che colpiscono la donna, quelli localizzati alla
mammella, e tra questi i carcinomi che originano direttamente dalla
ghiandola mammaria, sono i più frequenti. Ogni anno in Italia
oltre 11.000 donne muoiono di cancro mammario. L’incidenza
nelle varie regioni italiane ha un netto gradiente Nord-Sud [nel
Nord è maggiore], analogamente a quanto avviene nel resto
del mondo, dove questo tumore è più diffuso quanto
maggiore è il grado di occidentalizzazione dei vari paesi. Tra
i tumori maligni che colpiscono la donna, quelli localizzati alla
mammella, e tra questi i carcinomi che originano direttamente dalla
ghiandola mammaria, sono i più frequenti. Ogni anno in Italia
oltre 11.000 donne muoiono di cancro mammario. L’incidenza
nelle varie regioni italiane ha un netto gradiente Nord-Sud [nel
Nord è maggiore], analogamente a quanto avviene nel resto
del mondo, dove questo tumore è più diffuso quanto
maggiore è il grado di occidentalizzazione dei vari paesi.
Cenni di anatomia: la mammella è costituita da tre componenti:
grasso o tessuto adiposo, tessuto connettivo e tessuto ghiandolare.
Il tessuto ghiandolare è suddiviso in lobi da cui si diramano
dotti fino al capezzolo. Si modifica nelle diverse fasi del ciclo
e a volte risulta nodosa prima della mestruazione. Qualunque alterazione
della sua anatomia deve essere controllata dal medico perché
è importante escludere la possibilità che sia di natura
maligna o precancerosa anche se sette noduli mammari su otto sono
tumori benigni e non carcinomi.
Anatomia patologica: il carcinoma della mammella deriva dalle cellule
epiteliali dell’albero ghiandolare mammario e può dar
luogo a diversi istotipi. Di questi il carcinoma duttale [75%] e
quello lobulare [5 %] sono i più frequenti.
Clinica: all’inizio può trattarsi del reperto casuale
di un semplice nodulo mammario. Segni clinici di neoplasia in fase
avanzata sono solitamente la presenza di: nodulo duro a contorni
irregolari, retrazione della cute, edema, scarsa mobilità
della tumefazione, secrezione di sangue, alterazioni del capezzolo,
presenza di linfoghiandole ascellari.
Diffusione: i tumori maligni si diffondono attraverso la via linfatica
e compromettono i linfonodi ascellari, mammari interni e sopraclaveari.
Attraverso la via ematica sviluppano metastasi ossee alla colonna
vertebrale, al femore, alla pelvi, all’omero, alla tibia e
al radio e metastasi polmonari.
Fattori di rischio
Le cause del cancro della mammella non sono ancora del tutto chiare,
ma alcune donne sembrano essere più a rischio rispetto
alla popolazione generale. Il rischio aumenta con l’età.
5 su 100 casi di tumore sono causati da un difetto genetico ereditario.
Altri fattori di rischio sono la nulliparità [mancanza
di figli] la maggiore età della madre al momento del parto,
il menarca precoce [la prima mestruazione in giovanissima età]
e la menopausa tardiva. Nelle donne che prendono la pillola anticoncezionale
il rischio è leggermente più elevato rispetto a
coloro che non ne fanno uso. La Terapia Sostitutiva Ormonale [Tso]
accresce leggermente il rischio, che sembra essere più
elevato se il trattamento consiste nella combinazione di estrogeno
più progestinico anziché nella somministrazione
di solo estrogeno. Tuttavia, considerando i notevoli vantaggi
che la Tso comporta, tra cui la riduzione dell’osteoporosi
e dei problemi cardiaci, si ritiene che per i primi 10 anni di
trattamento i benefici derivanti dalla terapia sostitutiva compensino
il rischio.
Il linfonodo sentinella
Nel corso degli ultimi 20 anni, l’identificazione di lesioni
mammarie ad uno stadio sempre più precoce ha permesso l’evoluzione
della chirurgia del seno da demolitiva a conservativa. Il rischio
di metastasi ascellari è direttamente correlato alle dimensioni
del tumore primitivo, e dato che le lesioni mammarie sono oggi
identificate in uno stadio sempre più precoce, la dissezione
linfonodale completa in pazienti con neoplasie in stadio iniziale
rivela, nella maggior parte dei casi, tessuto linfonodale sano.
In caso di metastasi, il carcinoma mammario si diffonde attraverso
il sistema linfatico seguendo un percorso ordinato e progressivo,
interessando in primo luogo i linfonodi più esterni o del
primo livello linfonodale. La positività del linfonodo
sentinella è dunque il segnale di un coinvolgimento ascellare,
mentre la sua negatività può indicare l’assenza
di malattia.
Metodica del linfonodo sentinella
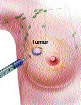
La metodica della biopsia del linfonodo sentinella, messa a punto
dall’Istituto Europeo di Oncologia, ha dimostrato di essere
una procedura sicura in grado di predire lo stato dei linfonodi
ascellari. Essa consente di procedere alla rimozione dei linfonodi
dell’ascella solo se è veramente necessario perché
identifica il linfonodo più vicino al tumore per accertare
se contiene cellule maligne. I risultati di uno studio dell’IEO
dimostrano che, dopo 5 anni dall’operazione, le pazienti
trattate con questa tecnica presentano una percentuale di guarigione
del 98%, analoga se non migliore rispetto a quella delle donne
sottoposte a rimozione dei linfonodi dell’ascella. Il giorno
precedente l’intervento, una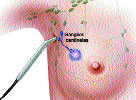 piccola
dose di tracciante radioattivo viene iniettata al di sotto del
derma o all’interno del parenchima vicino al tumore. Il
tracciante migrando nei capillari linfatici raggiunge il primo
linfonodo e viene intrappolato dallo stesso. Tanto il tumore come
il linfonodo sentinella possono essere identificati con immagini
linfoscintigrafiche ottenute dopo 15, 30, 60, 180 minuti dall’inoculo. piccola
dose di tracciante radioattivo viene iniettata al di sotto del
derma o all’interno del parenchima vicino al tumore. Il
tracciante migrando nei capillari linfatici raggiunge il primo
linfonodo e viene intrappolato dallo stesso. Tanto il tumore come
il linfonodo sentinella possono essere identificati con immagini
linfoscintigrafiche ottenute dopo 15, 30, 60, 180 minuti dall’inoculo.
Altri articoli correlati:
- Utile la diagnosi
precoce
- Orientamenti
terapeutici
- Novità
diagnostiche: la Pet
- Guida alla terapia
anticoagulante. Quali i possibili rischi
- Consigli utili
per i pazienti in Tao
- Epatite C, 200milioni
di contagi nel mondo
- I dannosi
Trans-grassi di L. Guacci
|
![]()



 Tra
i tumori maligni che colpiscono la donna, quelli localizzati alla
mammella, e tra questi i carcinomi che originano direttamente dalla
ghiandola mammaria, sono i più frequenti. Ogni anno in Italia
oltre 11.000 donne muoiono di cancro mammario. L’incidenza
nelle varie regioni italiane ha un netto gradiente Nord-Sud [nel
Nord è maggiore], analogamente a quanto avviene nel resto
del mondo, dove questo tumore è più diffuso quanto
maggiore è il grado di occidentalizzazione dei vari paesi.
Tra
i tumori maligni che colpiscono la donna, quelli localizzati alla
mammella, e tra questi i carcinomi che originano direttamente dalla
ghiandola mammaria, sono i più frequenti. Ogni anno in Italia
oltre 11.000 donne muoiono di cancro mammario. L’incidenza
nelle varie regioni italiane ha un netto gradiente Nord-Sud [nel
Nord è maggiore], analogamente a quanto avviene nel resto
del mondo, dove questo tumore è più diffuso quanto
maggiore è il grado di occidentalizzazione dei vari paesi.

 piccola
dose di tracciante radioattivo viene iniettata al di sotto del
derma o all’interno del parenchima vicino al tumore. Il
tracciante migrando nei capillari linfatici raggiunge il primo
linfonodo e viene intrappolato dallo stesso. Tanto il tumore come
il linfonodo sentinella possono essere identificati con immagini
linfoscintigrafiche ottenute dopo 15, 30, 60, 180 minuti dall’inoculo.
piccola
dose di tracciante radioattivo viene iniettata al di sotto del
derma o all’interno del parenchima vicino al tumore. Il
tracciante migrando nei capillari linfatici raggiunge il primo
linfonodo e viene intrappolato dallo stesso. Tanto il tumore come
il linfonodo sentinella possono essere identificati con immagini
linfoscintigrafiche ottenute dopo 15, 30, 60, 180 minuti dall’inoculo.